Proceso de desbridamiento y control bacteriano con IODOSORB™ de una UPP de categoría IV
Emilia Mateo. Marin, Enfermera
Hospital universitari. Vall d¨Hebron.(Barcelona)
Maribel Forteza Gomez, Enfermera.
Dpto. Clínico, Div. Curación de Heridas, Smith & Nephew, S.A.
Paciente
Mujer de 63 años intervenida quirúrgicamente para realizarle un reemplazo de prótesis de la válvula aórtica. La paciente tiene antecedentes patológicos de Ictus y de síndrome de Marfan.
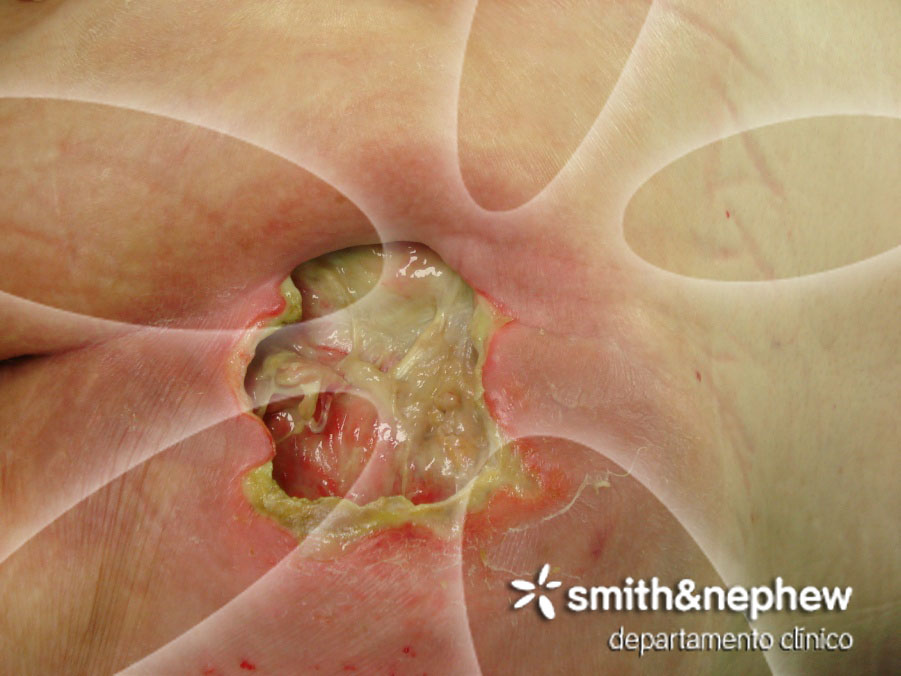
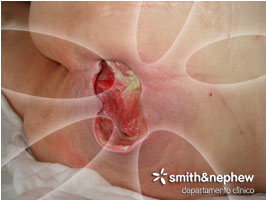
Presenta una UPP de catorce días de evolución, que se valora como de categoría IV. En el lecho lesional se visualiza tejido tendinoso y muscular. La herida tiene trayectos laterales de 2 cm aproximadamente. Presenta unas dimensiones de 7×5 cm., un 90% de tejido esfacelado y 10% granulación. La piel perilesional es eritematosa, está erosionada y presenta tejido no viable adherido al borde. No existen signos de infección local, pero se sospecha elevada carga bacteriana. La paciente refiere un dolor de 5/10 según la escala EVD.
Tratamiento
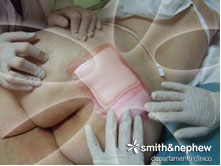
Se pauta la utilización de cadexómero yodado, IODOSORB™, con el objetivo de eliminar el tejido esfacelado y mantener la lesión con la carga bacteriana bajo control. El exudado es muy elevado por lo que se combina la utilización de IODOSORB junto a un apósito de alginato cálcico, ALGISITE™ M, y se utiliza como apósito secundario ALLEVYN™ ADHESIVE, un apósito hidrocelular adhesivo para controlar el exceso de humedad, evitando el deterioro de la piel circundante y aliviar la presión local, aumentando de esta manera el confort de la paciente.
Se aplica en la perilesional una crema barrera y acondicionadora de la piel con óxido de zinc (TRIPLE CARE™ CREAM).
Se pautan curas cada 2 días.
Seguimiento / Resultados
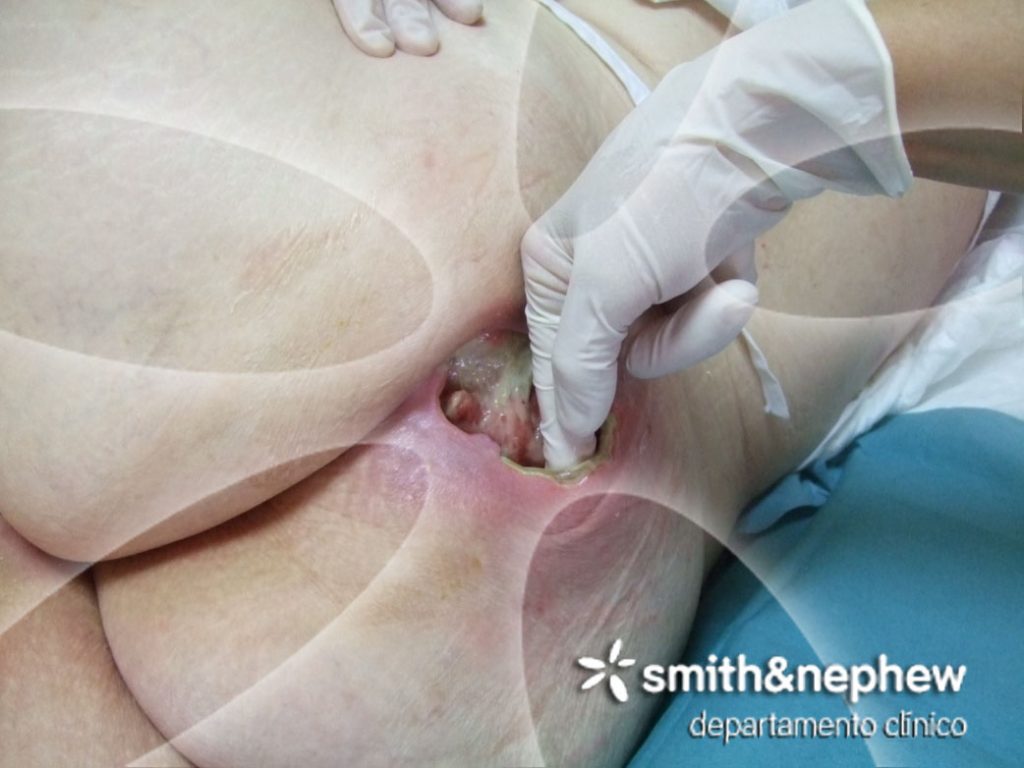
Se inicia la pauta de curas el 14 de febrero, Tras el primer cambio a los dos días ya se valora una buena respuesta al tratamiento. Se realiza desbridamiento cortante del tejido adherido al borde, posteriormente la herida aumenta ligeramente de tamaño como consecuencia de dicho desbridamiento.
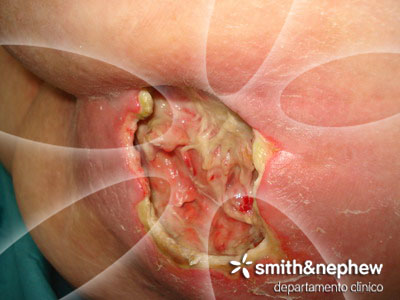
Tras una semana de tratamiento se da el alta a la paciente y valoramos el lecho con 90 % de tejido de granulación y solamente un resto de 10% de esfacelos.
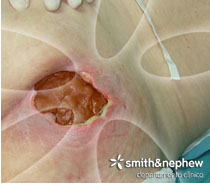
La herida tiene muy buen aspecto, el tejido se ve sano y vascularizado. La piel perilesional está totalmente sana, los bordes están libres y la úlcera tiene un buen pronóstico de evolución.
Conclusiones
La respuesta de la paciente al tratamiento fue excelente. En una semana se había conseguido el objetivo de liberar el tejido desvitalizado en el lecho y en el borde.
El control del exudado mejoró la piel perilesional y creó un microclima de ambiente húmedo que favorece los procesos de autolisis y reparación tisular.



0 comentarios