ENFERMEDAD DEL PARKINSON
La Enfermedad de Parkinson, también conocida como parálisis agitante, es una patología crónica neurodegenerativa que afecta al sistema nervioso central. Se produce por una degradación y muerte progresiva de la sustancia negra, que es la que emite las fibras nerviosas secretoras de dopamina al núcleo caudado y al putamen, encargados principalmente del control del tono muscular y coordinación del movimiento.
Epidemiologia
La EP es la segunda enfermedad neurodegenerativa después de la enfermedad de Alzheimer. En España están afectadas unas 160.000 personas. La prevalencia de esta enfermedad está claramente relacionada con la edad, siendo frecuente que aparezca a partir de los 60 años.
Se desconoce la causa exacta de la enfermedad, pero todo parece indicar que se trata de una combinación de factores ambientales, genéticos, el daño axidativo y el proceso natural de envejecimiento.
La enfermedad se caracteriza por la combinación de uno o varios de los siguientes síntomas:
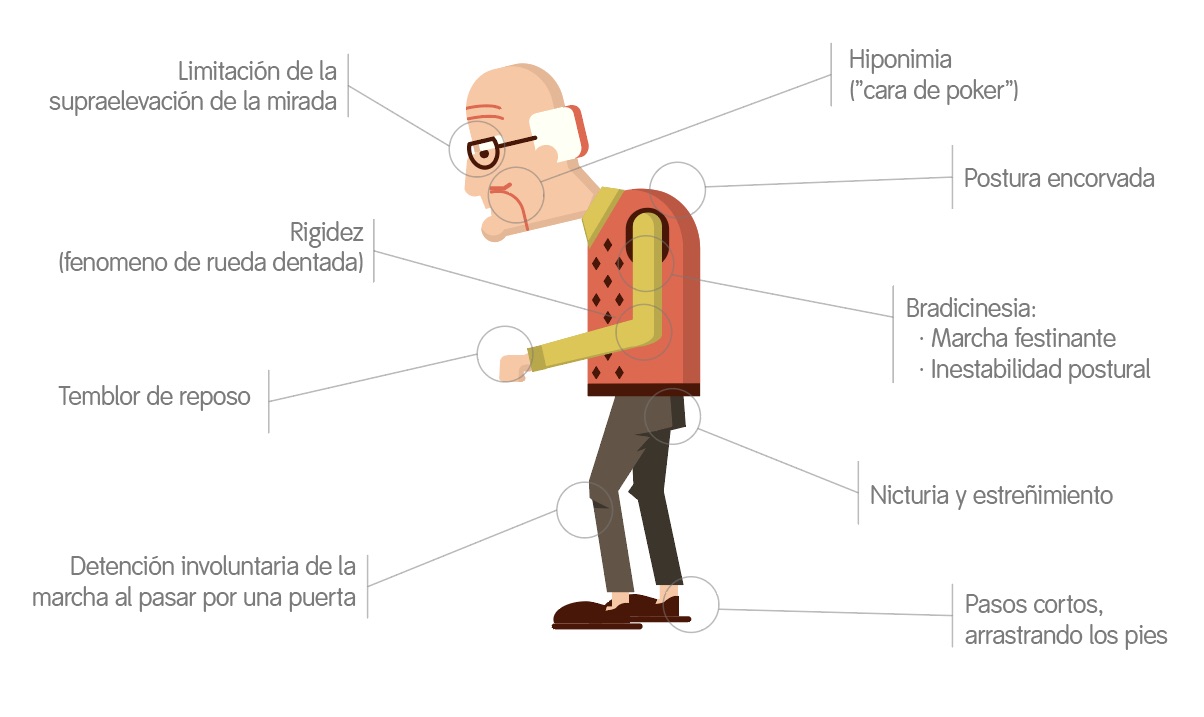
- Bradicinesia. Significa “lentitud para realizar un movimiento” y es el síntoma más característico de la enfermedad; pero no sólo lentitud a la hora de ejecutar el movimiento, sino también a la hora de iniciarlo.
- Hipocinesia. Rigidez muscular e incapacidad de producir movimiento
- Trastornos de la postura (postura simiesca), , se caracteriza por tener las rodillas y caderas ligeramente flexionadas, los hombros arqueados y la cabeza inclinada hacia delante.
- Alteración de la marcha
- Braceo: pérdida de movimientos asociados en los brazos.
- Freezing: disminución longitudinal del paso, arrastrando los pies y de curso lento. Los pacientes lo describen como la sensa¬ción de tener los pies “pegados al suelo”. Puede ser desencadenado al intentar iniciar y/o continuar la marcha o ante situaciones que exijan cambios en la velocidad.
- Festinación: incremento progresivo de la velocidad y disminución de la longitud del paso, con problemas a la hora de frenar la marcha. Surge cuando empiezan a andar, con pasos pequeños pero cada vez más rápidos, sin poder detenerse. Es con frecuencia causa de caídas. Se produce una “congelación” durante la marcha.
- Pérdida progresiva talón – pie: ineficacia para colocar el pie de manera adecuada para poder realizar una correcta pisada, es importante indicar con voz firme como debe de ir colocando los pies, así reclamamos su atención. Presentan alto riesgo de sufrir caídas.Estas alteraciones en la marcha provoca que en es tipo de pacientes sea frecuente el riesgo de sufrir caídas.
- Temblor en reposo, movimiento involuntario rítmico de un miembro o parte corporal.
- Rigidez (signo de rueda dentada). Aumento de la resistencia a los movimientos pasivos relativamente lentos, lo que la diferencia de la espasticidad es que en la rigidez esta resistencia es constante durante todo el recorrido y no es dependiente de la velocidad.
- Pérdida de reflejos posturales e inestabilidad postural.
- Hipofonía. Hablar muy bajo y de manera monótona.
- Sialorrea. Secreción exagerada de saliva
- Micrografía. Tendencia a escribir pequeño
- Alteración de la motricidad fina y precisión.
Además de las características descritas también hay otros síntomas no motores que suelen aparecer antes. Síntomas premotores, como:
- Anosmia: reducción del olfato.
- Depresión.
- Estreñimiento.
- Alteración del sueño.
Si quieres conocer más información sobre el parkinson, pincha aquí
LA IMPORTANCIA DE LA ADMINISTRACIÓN DE MEDICACION
Es de vital importancia para el paciente con EP una meticulosa toma de la medicación. Su tratamiento se basa principalmente en la reposición de la L-Dopa de la cual carece. Su incorrecta administración puede ser la causante de alteraciones neuropsiquiátricas, como serían: alucinaciones, delirios, cuadros afectivos, trastornos de la conducta sexual, cuadros confusionales y trastornos del sueño.
Si quieres conocer más información sobre el tratamiento del parkinson, pincha aquí
Además de las alteraciones psiquiátricas señaladas, el tratamiento farmacológico especialmente el uso de levodopa implica una serie de complicaciones motoras, entre las que destacaremos las fluctuaciones de la motricidad. Aparecen cuando se reduce la duración de la respuesta a las tomas de levodopa. En estas circunstancias podemos encontrar períodos on, en los que la respuesta a la medicación antiparkinsoniana es adecuada y el paciente experimenta una mejoría clínica, y períodos off, en los que la duración de la respuesta disminuye y la sintomatología de la enfermedad empeora.
Fenómenos on-off motores
Las fluctuaciones pueden adoptar varios patrones:
Ocurre cuando el período interdosis entre la toma nocturna de levodopa y la primera del día tiene mayor duración que la respuesta al fármaco; a lo largo de la noche se produce un agravamiento de los síntomas motores, que al despertar alcanzan su máxima intensidad.
Consiste en un patrón de mejoría (período on) y empeoramiento (período off) de la sintomatología parkinsoniana en estrecha relación temporal con las tomas de levodopa. Se caracteriza por una disminución de la capacidad motora varias horas después de la toma de la medicación; estas fluctuaciones disminuyen su latencia a medida que aumenta la gravedad de la enfermedad. La fluctuación wearing off junto a la acinesia del despertar se consideran fluctuaciones predecibles, ya que siguen un claro patrón dosis-respuesta.
Guarda una relación compleja con las tomas de medicación que hace que se clasifiquen como fluctuaciones impredecibles, en las que los períodos on y off se alternan sin una aparente relación con las dosis de levodopa; el enfermo oscila de forma brusca entre la movilidad y la rigidez acinética.
Fenómenos on-off conductuales
En la enfermedad de Parkinson se producen oscilaciones psíquicas que pueden relacionarse con las mencionadas varaciones motoras. Determinadas alteraciones psicopatológicas aparecen con mayor frecuencia durante los períodos off, coincidiendo con el empeoramiento de la sintomatología parkinsoniana, mientras que otras son prácticamente exclusivas de los períodos on.
Dentro de las alteraciones psiquiátricas típicas del período off destacan cuadros de ansiedad, ataques de pánico y bajo estado de ánimo.
Los períodos on se asocian a un mejor estado de ánimo, que puede consistir en leve euforia, síntomas hipomaníacos o un cuadro más complejo de manía con hiperactividad, grandiosidad, fuga de ideas, descenso de la necesidad de sueño y conductas de riesgo.
ENFERMEDAD DE PARKINSON DENTRO DEL MUNDO RESIDENCIAL
Dentro del mundo residencial es habitual encontrar pacientes diagnosticados de Enfermedad de Parkinson. Es de vital importancia realizar un abordaje interdisciplinar y continuado en el tiempo para garantizar un cuidado integral al paciente.
Médicos, enfermeras, fisioterapeutas, psicólogos y logopedas, junto con los familiares y cuidadores, deberán trabajar en equipo para poder cubrir las necesidades que vayan surgiendo en el transcurso de la enfermedad mediante una revaloración continuada.
PLANES DE CUIDADOS INTERDISCIPLINARES PARA PACIENTE CON ENFERMEDAD DE PARKINSON EN RESIDENCIA GERIATRICA.
Al ingreso en residencia geriátrica de un paciente con EP es importante que todo el equipo del Centro establezca unos planes de intervención para que el usuario pueda mantener, en la medida de lo posible, su autonomía y movilidad sin riesgo.
Para ello será necesaria una valoración geriátrica integral para poder valorar cuál es el punto de partida y conocimiento del tratamiento oral que toma.
La escala de valoración de Hoehn-Yahr es la más utilizada para ver el grado de compromiso funcional que presenta el paciente.
Escala de incapacidad de Hoehn-Yahr. Diferencia 5 estadios que no necesariamente padecerán todos los pacientes:
Comprende el inicio de la enfermedad. Afectación unilateral, con daño leve, correspondiente a la tríada parkinsoniana (rigidez, temblor y bradicinesia) que todavía permite la vida cotidiana y profesional normal. Algunos enfermos inician su sintomatología en ambos lados y por consiguiente no presentan esta fase.
La duración media de esta fase es de tres años.
Afectación bilateral y axial. Por lo general persiste una asimetría en la intensidad de la sintomatología, siendo el lado inicial el más afectado. Aparecen en esta fase los primeros trastornos posturales, con aumento de la cifosis dorsal y abducción de los miembros superiores, volviendo más difícil la vida profesional.
La duración media de la enfermedad en esta fase es de seis años.
Afectación bilateral. Aparición de trastornos del equilibrio y afectación de los reflejos posturales y de enderezamiento. Aparecen caídas espontáneas, marcha festinante y congelación del movimiento. Los pacientes en esta fase son independientes en las actividades de la vida diaria.
La duración media de la enfermedad en esta fase es de siete años.
Afectación bilateral con inestabilidad postural importante. Empieza a experimentar los efectos secundarios de la medicación dopaminérgica: fenómeno on-off (el paciente alterna fases de mejoría on con fases en las que queda prácticamente inmovilizado por completo, off). Presenta incapacidad para realizar una marcha autónoma y se vuelve indispensable una ayuda exterior para los actos de la vida cotidiana.
La duración media de esta fase es de nueve años. Puede aparecer una demencia incipiente
Enfermedad grave, totalmente desarrollada. El enfermo es totalmente dependiente de sus familiares o cuidadores. Se trata de una fase de postración cama-sillón. Pueden necesitar ser alimentados mediante Sonda PEG. Debido a la atrofia de los músculos del sistema digestivo, hay alto riesgo de broncoaspiración.
La duración media de la enfermedad en esta fase es de 14 años.
Si quieres conocer más información sobre las escalas de valoración de EP, pincha aquí
OTRAS ESCALAS DE VALORACION
– Escala unificada de la enfermedad de Parkinson (UPDRS)
– Escala Intermedia para Evaluación de la EP (ISAP)
– Escala breve para la Evaluación de la Enfermedad de Parkinson (SPES)
– Escala SPES/SCOPA-Motor .
– Escala de Schwab & England
– Escala de Actividades de la Vida Diaria
Marcha:
– Escala de evaluación de la marcha en la EP
– Cuestionario de congelación de la marcha
– Test de Tinneti
– Timed up and go
Equilibrio:
– Test de alcance funcional anterior (TAFA)
– Plataforma de estabilidad
– Functional reach
– Escala de Berg
Trastornos autonómicos:
– Índice de Barthel sobre actividades de la vida diaria
– Medida de Independencia Funcional
– SCOPA-AUT
– Parkinson´s Disease Activities of Daily Living Scale
– Selft-assessment Parkinson´s Disease Disability Scale
Discinesias:
– Escalas de Obeso et al.
Coordinación manual:
– Test de Nine Hole Peg Board
Estado mental:
– Escala de evaluación de psicosis para EP
– Mini-Mental State Examination, (MMSE)
– Escala (EMSE)
– SCOPA-COG
– Escala de sueño para EP
– SCOPA-Sleep
– Epworth Sleepiness Scale (ESS)
Afecciones visuoespaciales:
– Test de Retención Visual de Benton (TRVB)
– Unified Multiple System Atrophy Rating Scale (UMSARS)
– Sickness Impact Profile
– Parkinson´s Disease Questionnaire (PDQ)
– Clasificación de la Organización Mundial de la Salud
– Parkinson´s Disease Activities of Daily Living Scale
– Selft-assessment Parkinson´s Disease Disability Scale
Los siguientes puntos son los que el personal sanitario deberá de tener en cuenta dentro del ámbito residencial.
1. Deterioro de la movilidad física.
Estado en el que la persona experimenta o está en riesgo de experimentar una limitación de la movilidad física.
Está relacionado con la disminución de la fuerza y la imposibilidad del control del movimiento. El paciente muestra una incapacidad para moverse dentro de su entorno.
El trabajo del fisioterapeuta será muy necesario para favorecer la movilidad potenciando la estimulación de las extremidades mediante ejercicios activos y pasivos entre otros.
- Para superar el bloqueo o congelación que puede producirse al comenzar la
marcha o al pasar por un sitio estrecho: se recomienda hacer la «marcha militar» levantando las rodillas al andar y contando los pasos, 1 y 2, 1 y 2.
Para caminar: se recomienda balancear los brazos y levantar los pies exageradamente del suelo. - Para mantener el equilibrio en los giros: se recomienda girar con los pies separados y no sobre un pie.
- Para la rigidez facial: se recomiendan ejercicios exagerados de la cara como levantar las cejas, fruncir el ceño, hinchar las mejillas.
Le enseñará cómo transferir de la cama al sillón, como sujetarse y como debe de mantener el cuerpo erguido.
2. Soporte psicológico.
El paciente puede experimentar una incapacidad para controlar los factores de estrés interior o del ambiente por carecer de los recursos adecuados (físicos, psicológicos, de conducta, cognitivos, etc.) No son comprendidos, presentan dificultad para pedir ayuda y para expresar sentimientos relacionados con la situación emocional.
El psicólogo debe de identificar las necesidades personales del paciente y proporcionar ayuda para integrarlo con el resto de usuarios. Debe:
- Valorar el grado de depresión.
- Involucrar al paciente en las actividades.
- Procurar un entorno tranquilo y sin prisas. Instaurará rutinas. Valorar la situación actual y adaptación de la persona. Escucha activa al paciente.
- Ayudar al paciente a adquirir los métodos adecuados para la resolución de problemas.
3. Alimentación.
La EP en estadios avanzados conlleva una alteración para poder alimentarse de manera eficaz y segura relacionado con el deterioro neuromuscular.
La persona es total o parcialmente incapaz de manipular los alimentos, manejar utensilios, recipientes o mecanismos de ayuda. Por esa razón, el personal auxiliar debe proporcionar dispositivos de adaptación para facilitar que el paciente se alimente por sí mismo.
Se valorará el riesgo de atragantamiento y las texturas de los alimentos para evitar posibles broncoaspiraciones. Se procurará mantener una postura erguida y correcta durante el procedimiento.
En el caso de que el paciente ya no pueda hacerlo, tendrá que ser el mismo sanitario quien lo haga.
El logopeda también desempeña un gran trabajo potenciando el trabajo de la musculatura que interviene en la deglución.
4. Baño e higiene personal.
El paciente tiene una incapacidad parcial o total para llevar a cabo o completar las actividades requeridas para su propio baño/higiene relacionado con la dificultad de la capacidad para el traslado, deterioro de la movilidad y deterioro neuro-muscular.
Facilitar que el paciente se bañe él mismo, si procede.
Control de las deposiciones ya que la EP está relacionada con el estreñimiento. Proporcionar una dieta rica en fibras e hidratar.
5. Vestido y acondicionamiento personal.
Debido al deterioro neuromuscular, el paciente tiene una incapacidad parcial o total para llevar a cabo o completar las actividades requeridas para vestirse y acicalarse.
Presenta deterioro de la capacidad para ponerse las prendas de ropa necesarias, incapacidad para coger la ropa e incapacidad para mantener el aspecto a un nivel satisfactorio.
La ropa del paciente debe estar en una zona accesible.
Reafirmar los esfuerzos por vestirse a sí mismo.
Determinar las limitaciones físicas del paciente.
Evitar botones y prendas apretadas.
Evitar las prisas y animar que lo haga él mismo
Si es necesario utilizar productos que faciliten el aseo como silla para la ducha o baño de asiento.
Controlar la capacidad funcional durante el baño.
Trabajar con un enfoque multidisciplinar y bajo un plan de cuidados individualizados para cada paciente no sólo en torno a la gravedad y los síntomas de la enfermedad, sino que también considerando otros aspectos como la movilidad, la independencia y las relaciones, es fundamental para favorecer el cuidado del paciente con EP con óptima calidad.
Bibliografia
• Peñas E. El Libro Blanco del párkinson en España : aproximación, análisis y propuesta de futuro [Internet]. Madrid; Real Patronato sobre Discapacidad (Ministerio de Sanidad, Servicios Sociales e Igualdad); 2015. [citado 5 de Abril de 2017.]; Disponible desde: http://www.fedesparkinson.org/libro_blanco.pdf
• Artículo: Escalas de valoración y tratamiento fisioterápico en la enfermedad de Parkinson Assesment scales and physical therapy in Parkinson’Disease
R. Cano de la Cuerda1 A.I. Macías Jiménez1 V. Crespo Sánchez1 M. Morales Cabezas2
1Fisioterapeuta. 2Médico Rehabilitador. Facultad de Ciencias de la Salud. Unidad de Fisioterapia, Terapia Ocupacional y Medicina Física-Rehabilitación. Universidad Rey Juan Carlos.
• Clínica Universidad de Navarra (CNU). Cuidados para el paciente con enfermedad de Parkinson.
http://www.cun.es/enfermedades-tratamientos/cuidados-casa/cuidados-parkinson
• Manual de enfermería geriátrica. Grupo CTO.
• APLICACIÓN DE LA FISIOTERAPIA EN LA ENFERMEDAD DE PARKINSON Alumno: Daniel Truco Uzquiano
http://www.efisioterapia.net/articulos/aplicacion-la-fisioterapia-la-enfermedad-parkinson
• http://www.parkinsonmadrid.org/el-parkinson/el-parkinson-definicion/
• http://www.fedesparkinson.org/index.php?r=site/page&id=19&title=Qu%25C3%25A9_es_la_enfermedad_de_Parkinson&idm=36
• Fenómenos on-off de conducta en la enfermedad de Parkinson On-off behavioral phenomena in Parkinson¿s disease. M. Martín Lunara, L. Elvira Peñaa, JR. Gutiérrez Casaresa Servicio de Psiquiatría. Hospital Infanta Cristina. Badajoz. España
http://www.elsevier.es/es-revista-psiquiatria-biologica-46-articulo-fenomenos-on-off-conducta-enfermedad-parkinson-13046024
• Protocolo terapéutico en la enfermedad de Parkinson
R. PALAZÓN GARCÍA*, C. GÓMEZ DEL MONTE**, P.A. CANTERO GARLITO***, J. CABAÑAS ELÍAS*e I. BERROCAL SÁNCHEZ* *Médico Rehabilitador. **Fisioterapeuta. ***Terapeuta Ocupacional. Servicio de Rehabilitación. Complejo Hospitalario de Cáceres.
R. Cano de la Cuerda1 A.I. Macías Jiménez1 V. Crespo Sánchez1 M. Morales Cabezas2
1Fisioterapeuta. 2Médico Rehabilitador. Facultad de Ciencias de la Salud. Unidad de Fisioterapia, Terapia Ocupacional y Medicina Física-Rehabilitación. Universidad Rey Juan Carlos.
http://www.cun.es/enfermedades-tratamientos/cuidados-casa/cuidados-parkinson
http://www.efisioterapia.net/articulos/aplicacion-la-fisioterapia-la-enfermedad-parkinson
http://www.elsevier.es/es-revista-psiquiatria-biologica-46-articulo-fenomenos-on-off-conducta-enfermedad-parkinson-13046024
R. PALAZÓN GARCÍA*, C. GÓMEZ DEL MONTE**, P.A. CANTERO GARLITO***, J. CABAÑAS ELÍAS*e I. BERROCAL SÁNCHEZ* *Médico Rehabilitador. **Fisioterapeuta. ***Terapeuta Ocupacional. Servicio de Rehabilitación. Complejo Hospitalario de Cáceres.
 Imma Mundet Riera
Imma Mundet Riera
DUI Especialista Geriátrica. EAR-Grupo Mutuam (Barcelona).




0 comentarios